“Menschen mit dicken Beinen haben zu viel Natrium im Körper”

Etwas Salz gefällig? Wie sich Hyponatriämie, Volumenüberschuss und Co. therapieren lassen und was Ecstasy damit zu tun hat.
Störungen im Salz- und Wasserhaushalt begegnen uns nahezu täglich – allein in der Notaufnahme weisen rund 15% der Hilfesuchenden eine Hyponatriämie auf. Trotzdem ist es oft schwer, diese Elektrolytstörung diagnostisch einzuordnen und zu therapieren. Wie es dennoch funktioniert und welche Kniffe dabei helfen, erklärt der Leiter der Sektion Nephrologie am Hamburger Albertinen Krankenhaus Dr. med. Matthias Janneck im AMBOSS-Podcast.
Auf einen Blick
- Physiologische Grundlagen: Keep it simple!
- Therapie der Hyponatriämie bei Herzinsuffizienz
- Therapie der Hyponatriämie bei SIADH
- Therapie der Hyponatriämie bei Diarrhö
- Die akute Hyponatriämie
- Die Hypernatriämie
- Fazit
Physiologische Grundlagen: Keep it simple!
Die hormonelle Regulation von Wasser- und Elektrolythaushalt ist manchmal schwer zu durchschauen. Um sich schnell und sicher zu orientieren, hilft es, die physiologischen Grundlagen auf zwei Regelkreise zu kondensieren: Volumenregulation und Osmoregulation. So lässt sich nahezu jede Störung im Salz- und Wasserhaushalt sicher zuordnen.
Volumenregulation
Faustregel: Wo Salz ist, ist auch Wasser. Mit einer Konzentration von etwa 140 mmol/L hält Natrium das Wasser in unseren Adern zurück und den Blutdruck aufrecht. Um das Volumen zu regeln, ist Salz daher die entscheidende Stellgröße. Vereinfacht gilt: Viel Natrium = viel Volumen; wenig Natrium = wenig Volumen.
Hauptakteur unserer Volumenregulation ist Aldosteron: Es bestimmt, wie viel Natrium wir über die Nieren ausscheiden oder resorbieren. Aber was kontrolliert den Aldosteronspiegel? In erster Linie der Blutdruck: Bei Hypotonie sinkt die Nierenperfusion und das RAAS-System schlägt Alarm. Es kommt zur Aldosteronausschüttung und Natrium sowie Wasser werden zurückgehalten. Andersherum bedingt ein hoher Blutdruck eine starke Nierenperfusion. Aldosteron wird daraufhin herunterreguliert und die überschüssige Menge an Salz und Wasser über den Urin ausgeschieden.
Wichtig zu wissen: “Diese Reaktion sieht man nicht am Serumnatrium”, so Dr. med. Janneck, “weil unter Aldosteron eine Salz-Wasser-Einheit rückresorbiert wird.” Störungen der Volumenregulation lassen sich also nicht im Labor erkennen. Hier hilft allein der klinische Blick: Beinödeme, Pleuraergüsse und eine weite Vena cava inferior im Ultraschall sprechen für einen Volumenüberschuss; schlanke Beine, stehende Hautfalten und eine kollabierte V. cava inferior für einen Volumenmangel.
Osmoregulation
Bei der Osmoregulation spielt das Antidiuretische Hormon (ADH) die Hauptrolle. Unser Körper reagiert sehr sensibel auf Störungen der Serumosmolarität. Haben wir lange nichts getrunken, steigt die Natriumkonzentration im Serum. Sofort schüttet die Hypophyse ADH aus, sodass Aquaporine ins Sammelrohr der Niere eingebaut werden. Diese filtern Wasser aus dem Primärharn zurück in den Kreislauf und der Serum-Natrium-Wert sinkt wieder. Trinken wir hingegen zu viel, verdünnen wir dadurch unser Serum-Natrium. Die Hypophyse schüttet daraufhin weniger ADH aus, damit der Körper das überschüssige Wasser ausscheidet. “Da Natrium entscheidend für unsere Serumosmolarität ist, ist diese Regulation sehr gut am Serum-Natrium-Wert abzulesen”, so der Experte.
Die Rolle des Blutdrucks
Wären beide Regelkreise vollkommen unabhängig voneinander, ließen sich Störungen des Salz- und Wasserhaushalts klinisch leicht einordnen. Das Problem: Der Blutdruck beeinflusst nicht nur die Ausschüttung von Aldosteron, sondern auch die von ADH, weshalb kombinierte Störungen vorliegen können.
Aber was hat der Körper davon, die ADH-Ausschüttung an den Blutdruck zu koppeln? Die Antwort liegt in einer Doppelfunktion des Hormons: Es vermittelt nicht nur den Einbau von Aquaporinen ins Sammelrohr, sondern sorgt auch für eine Kontraktion der Gefäßmuskulatur, sodass der Blutdruck steigt; daher auch sein Zweitname: Vasopressin. Bei Hypotonie schüttet der Körper also unabhängig von der Serumosmolarität ADH aus, um den Blutdruck aufrechtzuerhalten. Dr. med. Janneck fasst das so zusammen: “Bei einem sehr niedrigen Blutdruck kann sich der Körper aussuchen: Werde ich hyponatriäm oder ohnmächtig?”
Therapie der Hyponatriämie bei Herzinsuffizienz
Ist der Blutdruck etwa wegen einer Herzinsuffizienz zu niedrig, versucht der Körper gegenzusteuern: Aldosteron retiniert Salz sowie Wasser und bewirkt eine Hypervolämie. Überschüssiges Natrium und Wasser führen in der Folge zu Lungen- oder Beinödemen. Dr. med. Jannecks Faustregel lautet in diesem Kontext deshalb: “Alle Menschen mit dicken Beinen haben zu viel Natrium im Körper.” Zeigt sich laborchemisch zusätzlich eine Hyponatriämie, liegt das daran, dass der niedrige Blutdruck auch die Osmoregulation stört. Neben Aldosteron schüttet der Körper auch ADH/Vasopressin aus, das zwar sinnvollerweise die Gefäße kontrahiert, aber eben auch das Sammelrohr unnötig durchlässig macht. In dieser Situation verdünnt sich das Serum-Natrium daher mit jedem Schluck.
Therapeutisch wäre aufgrund der Hyponatriämie eine Trinkmengenrestriktion angezeigt, die Hypervolämie ließe sich mit einem Schleifendiuretikum behandeln. Schlechte Nierenfunktionswerte stellen laut Experte dabei übrigens kein Hindernis dar: Sobald dem Körper genügend Volumen entzogen ist und das Herz rekompensiert, steigt auch die Nierenperfusion und damit die GFR. Salztabletten oder salzige Brühe wären hingegen kontraindiziert: Aldosteron würde das Überangebot an Natrium zusammen mit Wasser zurück in den Körper leiten und somit die Hypervolämie verstärken.
Therapie der Hyponatriämie bei SIADH
Wenn andere Auslöser wie Thiaziddiuretika ausgeschlossen sind, kann eine ausgeprägte Hyponatriämie bei normalem Volumenstatus auf ein Syndrom der inadäquaten ADH-Sekretion (SIADH) zurückgehen. Dieses tritt unter anderem beim kleinzelligen Bronchialkarzinom auf, da dieses völlig unabhängig von der Serum-Osmolarität ADH oder ADH-ähnliche Peptide produziert. Eine Verdünnungshyponatriämie ist die Folge. Auch Pneumonien, starke Schmerzen, Medikamente wie SSRI oder Schädelhirntraumata können ein SIADH auslösen, weshalb es für zahlreiche Disziplinen relevant ist.
|
Informationen zur Ätiologie, Diagnostik und Therapie des SIADH finden sich im AMBOSS-Kapitel Syndrom der inadäquaten ADH-Sekretion. |
Normalerweise würde der Körper die ADH-Sekretion bei einem niedrigen Serum-Natrium maximal herabregulieren. Da ADH beim SIADH jedoch unabhängig von der Osmoregulation ausgeschüttet wird, verdünnt sich auch hier mit jedem Schluck Wasser das Serum-Natrium. Eine Trinkmengenrestriktion wäre daher abermals der erste therapeutische Schritt. Zusätzlich muss das inadäquat ausgeschüttete ADH daran gehindert werden, seine Wirkung zu entfalten. Das gelingt über den ADH-Antagonisten Tolvaptan.
Der Natriumanstieg muss allerdings behutsam erfolgen: “Zwölf mmol/L pro Tag ist die absolute Obergrenze”, sagt Dr. med. Janneck. Steigt der Serum-Natrium-Wert zu rasch an, droht eine potenziell tödliche osmotische Myelinolyse. Die Therapie einer stark ausgeprägten Hyponatriämie bei SIADH sollte daher unter regelmäßigen laborchemischen Kontrollen auf der Intensivstation erfolgen.
Therapie der Hyponatriämie bei Diarrhö
Bei Diarrhö ist der Stuhlgang stark natriumhaltig. Geht dieses Salz zusammen mit Flüssigkeit über den Darm verloren, resultieren eine Hypovolämie und ein niedriger Blutdruck. “Ähnlich wie bei der Herzinsuffizienz versucht der Körper, mit ADH/Vasopressin entgegenzusteuern”, erläutert Dr. med. Janneck. Auch hier verdünnt sich das Serum-Natrium, wenn Betroffene Wasser trinken. “Um diesen Effekt zu vermeiden, gibt es beispielsweise bei der Cholera eine WHO-Lösung, die aus Salzwasser und Zucker besteht”, so der Experte.
Therapeutisch wäre aufgrund der Hypovolämie die intravenöse Gabe einer Vollelektrolytlösung angezeigt. Die Therapie der Hyponatriämie bestünde einmal mehr in einer Trinkmengenrestriktion. Diuretika in der Hausmedikation sollten zudem pausiert werden.
Die akute Hyponatriämie
Die akute Hyponatriämie entsteht innerhalb von 48 Stunden und stellt einen absoluten Notfall dar. Da in der Regel kein Vorwert für das Serum-Natrium bekannt ist, spielt hier die Anamnese eine besonders wichtige Rolle. Typisch wären beispielsweise ein krampfender Patient nach Ecstasy-Konsum und durchfeierter Nacht, eine Marathonläuferin, die hinter der Ziellinie zusammenbricht oder eine Patientin, die sich mit großen Mengen Wasser auf die anstehende Koloskopie vorbereitet hat – hier sollten alle Alarmglocken klingeln, denn es droht ein lebensgefährliches Hirnödem.
Tückischerweise zeigt sich dieses in der Bildgebung oft nur diskret und auch die Serum-Natrium-Werte fallen nicht so stark ab wie bei der chronischen Hyponatriämie. Eine gründliche (Fremd-)Anamnese entscheidet daher nicht selten über Leben und Tod. Für die Behandlung gilt: Genauso schnell, wie das Natrium gefallen ist, muss es auch wieder steigen. Therapeutisch empfiehlt Dr. med. Janneck 100 mL Boli einer 3%igen Natriumlösung. Sollte diese in der Notaufnahme nicht vorhanden sein, lassen sich laut Experte auch 5,85%ige Natrium- oder 8,4%ige Natriumbicarbonat-Lösungen auf die Hälfte verdünnen und applizieren. Wichtig ist entschlossenes und schnelles Handeln. Auch wenn keine Laborwerte bekannt sind, die Anamnese aber zu einer akuten Hyponatriämie passt, gilt: Mut zur Therapie!
|
Weitere Informationen zu Definition, Ursachen und Diagnostik der Hyponatriämie finden sich im AMBOSS-Kapitel Elektrolytstörungen Natrium. Darin finden sich auch konkrete Hinweise zur Therapie der akuten und chronischen Hyponatriämie sowie eine Formel zur Berechnung des Natriumeffekts bei Infusionsbehandlung. |
Die Hypernatriämie
Solange ein Mensch Zugang zu Wasser hat, ist eine relevante Hypernatriämie nahezu undenkbar – schon bei Serum-Natrium-Werten von 160 mmol/L stellt sich ein imperativer Durst ein. Zeigen die Laborwerte einen erhöhten Natrium-Wert, liegt das also am ehesten daran, dass Betroffene ihrem Durstgefühl keinen Ausdruck verleihen können. Häufig sind sie bettlägerig oder stehen nach einer Operation unter dem Einfluss von Sedativa, sodass sie nicht selbstständig trinken können und ihren Durst nur noch durch Stöhnen oder Unruhe äußern. Da das wie ein hyperaktives Delir wirken kann, bekommen Betroffene häufig Antipsychotika statt der eigentlich angezeigten Therapie: Wasser! “Wenn wenig freies Wasser nicht reicht, dann hilft viel freies Wasser und wenn das nicht hilft, hilft noch mehr freies Wasser. Idealerweise setzt sich jemand ans Bett und gibt dem Patienten oder der Patientin schluckweise freies Trinkwasser”, so Dr. med. Janneck. Ist dies aufgrund von Personalmangel allerdings nicht möglich, kann eine intravenös verabreichte 5%ige Glucoselösung helfen. Alternativ ist der Einsatz einer Magensonde möglich, um freies Wasser oder Tee zu verabreichen. Beim nächsten fraglichen Delir könnte sich also ein Blick auf das Serum-Natrium lohnen – vielleicht ist es einfach Durst.
Fazit
Bei Störungen im Salz- und Wasserhaushalt hilft es, zunächst zwischen Störungen der Volumenregulation und der Osmoregulation zu unterscheiden. Ist die Störung richtig eingeordnet, fallen die weiteren Therapieentscheidungen meist deutlich leichter:
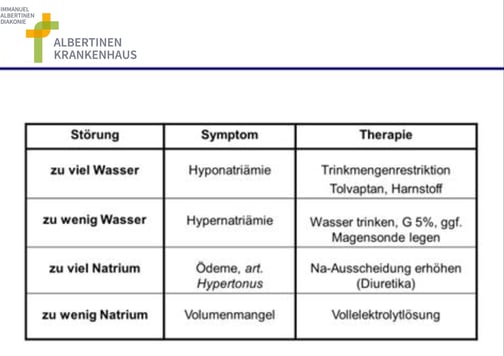
© Dr. med. Matthias Janneck, Albertinen Krankenhaus Hamburg
Bei einer Hyponatriämie sollte man sich laut Dr. med. Janneck außerdem fragen: “Warum kriegt mein Patient sein ADH nicht auf Null?" Neben neurologischen und paraneoplastischen Erkrankungen können auch Pneumonien, eine Hypotonie oder beispielsweise Medikamente wie Psychopharmaka oder Thiaziddiuretika ursächlich sein.
Störungen im Salz- und Wasserhaushalt im AMBOSS-Podcast
Welche Ursachen liegen einer Hyponatriämie zugrunde, welche Medikamente sind bei Hyponatriämie angezeigt und wie lassen sich akute und chronische Hyponatriämien therapieren? Diese und weitere Fragen beantwortet Dr. med. Matthias Janneck, Leiter der Sektion Nephrologie am Hamburger Albertinen Krankenhaus, anhand dreier praxisnaher Fälle im AMBOSS-Podcast.

