Delir: Prophylaxe als Therapie

Akut, komplex, hirnorganisch: Das Delir ist oft schwierig zu diagnostizieren – umso wichtiger ist die Delirprophylaxe. Wer mögliche Trigger vermeiden will, sollte Risikofaktoren und nicht-pharmakologische Strategien kennen.
Ein unruhiger Patient möchte nach seiner Hüft-OP immer wieder aufstehen. Auf Nachfragen antwortet er ruppig: “Na, Sie wissen doch selbst, dass ich das Zimmer hier streichen muss.” Eine zierliche alte Dame liegt kurz nach Aufnahme entgegen ihrer sonst fröhlichen Natur regungslos im Bett. Das Delir hat viele Formen und Facetten.
Was definiert ein Delir?
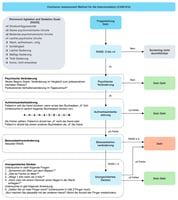
Das Delir kennzeichnen Störungen von Bewusstsein, Aufmerksamkeit, Psychomotorik, kognitiver Funktion und Schlaf-Wach-Rhythmus. Da die Ausprägung der Symptome stark schwankt, kann die Diagnosefindung herausfordernd sein. Alte und demenzerkrankte Personen sind besonders prädisponiert. Bis zu 40 Prozent aller Krankenhauspatient:innen über 65 Jahre entwickeln ein Delir, am häufigsten im intensivmedizinischen Setting. Ob ein Delir vorliegt, lässt sich beispielsweise mit der Confusion Assessment Method für Intensivstationen (CAM-ICU) als Screening-Instrument schnell und einfach erkennen. Schritt für Schritt werden hierbei die typischen Kriterien des Delirs standardisiert überprüft. Da sich ein Delir nur durch die Beseitigung der Ursache heilen lässt, gilt es mögliche Auslöser zu vermeiden. Im besten Fall tritt ein Delir so gar nicht erst auf. Die Ätiologie ist multifaktoriell – alle somatischen und psychischen Stressfaktoren können ein Delir begünstigen.
Delirprophylaxe: Welche Maßnahmen können ein Delir verhindern?
Die Relevanz der Delirprophylaxe steigt mit dem Alter: Über 70 Prozent der Betroffenen sind älter als 65 Jahre. Zur Prophylaxe sollte einerseits überprüft werden, welche Medikamente eine Person einnimmt, um ihr delirantes Potenzial und mögliche Wechselwirkungen einzuschätzen. Andererseits ist eine ruhige, strukturierte und beständige Umgebung mit festem Tag-Nacht-Rhythmus wichtig. Ein Kalender an der Wand, die Uhr am Handgelenk und die Brille auf der Nase können Patient:innen dabei helfen, sich zurechtzufinden. Solche Orientierungshilfen stärken ebenso wie eine frühe Mobilisation die Selbstständigkeit. All dies erfordert einen interprofessionellen Ansatz. Gelingt es, diese Maßnahmen umzusetzen, kann die Inzidenz um ein Viertel reduziert und der Schweregrad dennoch auftretender Delire gemindert werden.
Demenz und Delir
Demenz und Delir beeinflussen sich aber wechselseitig. Ein Delir ist keinesfalls lediglich Ausdruck einer demenziellen Erkrankung, jedoch ist die Demenz ein Risikofaktor für ein Delir. Gleichzeitig kann ein Delir mit einer langfristigen Abnahme von kognitiven Fähigkeiten einhergehen, etwa im Rahmen einer Demenz. Diese verworrene Beziehung kann die Differenzialdiagnostik erschweren. Ein zentraler Unterschied ist aber, dass das Delir als akutes hirnorganisches Syndrom im Gegensatz zu einer Demenz mit einer Bewusstseinsstörung einhergeht. Bei Ansätzen der medikamentösen Prophylaxe ist insbesondere bei dementen Personen Vorsicht geboten: Insbesondere die Gabe typischer Antipsychotika bei Demenz erhöht die Mortalität. Zudem können Benzodiazepine, die als letzte Wahl bei ausgeprägter psychomotorischer Unruhe eingesetzt werden, bei älteren Patient:innen eine paradoxe Wirkung hervorrufen und die Unruhe noch verstärken.
Medikamente zur Delirbehandlung
Ein Delir löst oft Gefühle der Hilflosigkeit aus – bei Patient:innen wie auch bei Behandelnden. Der Wunsch nach einer einfachen medikamentösen Lösung ist groß. Viele Behandelnde greifen zu Haloperidol, insbesondere wenn Patient:innen sich oder andere gefährden. Es ist das einzige hochpotente Psycholeptikum, das On-Label gegeben werden kann, wenn nicht-pharmakologische Strategien versagen. Dennoch bleibt die Studienlage zu dessen Nutzen uneindeutig. Der Vergleich zwischen Haldol mit Ziprasidon und einer Placebo-Gabe ergab in einer randomisierten, doppelverblindeten Studie keine signifikanten Unterschiede. Da Haldol sehr häufig sowohl psychiatrische Symptome wie Agitation oder Schlaflosigkeit als auch extrapyramidale Störungen bewirkt, ist es generell sehr zurückhaltend einzusetzen – das Nutzen-Risiko-Verhältnis kann schnell kippen.
Das Delir als akutes, komplexes, hirnorganisches Syndrom birgt viele negative Konsequenzen: längere Krankenhausaufenthalte, schlechtere Behandlungsergebnisse, höhere Kosten für das Gesundheitssystem und eine erhöhte Mortalität. Die Delirprophylaxe lohnt sich also.
| Mehr zu Verlaufsformen, Diagnostik und Therapie eines Delirs findet sich im AMBOSS-Kapitel Delir. Inhalte zur Demenz als wichtige Differenzialdiagnostik gibt es ebenfalls in AMBOSS. |
AMBOSS-Podcast: Postoperatives Delir – Ursachen, Risikofaktoren, Therapie und Prävention
In der Doppelfolge des AMBOSS-Podcast zum Thema “Postoperatives Delir” sprechen wir mit unseren Gästen Dr. Fatima Yürek und Dr. Friedrich Borcher – zwei Oberärzt:innen für Anästhesiologie an der Charité Berlin. Im ersten Teil geht es um Ursachen und Risikofaktoren, im zweiten Teil um die Prävention und Therapie des Delirs.
Teil 1
Teil 2
In unserem Zweiteiler “Woran litt van Gogh?” gehen wir im AMBOSS-Blog erst auf “Organische Ursachen der Psychose” und anschließend auf “Sekundäre Störungen der Hirnfunktion” ein. Anhand des Falls “van Gogh” begeben wir uns auf historische Spurensuche und beleuchten eine weitere Differenzialdiagnose des Delirs.
Quellen
- Siddiqi N, House AO, Holmes JD. Occurrence and outcome of delirium in medical in-patients: a systematic literature review. Age Ageing. 2006 Jul;35(4):350-64. doi: 10.1093/ageing/afl005.
- Girard TD, Exline MC, Carson SS, et al.; MIND-USA Investigators. Haloperidol and Ziprasidone for Treatment of Delirium in Critical Illness. N Engl J Med. 2018 Dec 27;379(26):2506-2516. doi: 10.1056/NEJMoa1808217. Epub 2018 Oct 22. PMID: 30346242; PMCID: PMC6364999.