Operativ oder konservativ? Die Therapie der Humeruskopffraktur
Ein Sturz, ein Knacks, ein Schnitt? Selbst bei stärker dislozierten Humeruskopffrakturen sieht ein aktuelles Cochrane Review keinen Vorteil einer Operation gegenüber der konservativen Behandlung.
Eine etwa 70-jährige Frau stellt sich mit schmerzverzerrtem Gesicht in der Notaufnahme vor. Mit der rechten Hand hält sie ihren angewinkelten linken Arm eng am Brustkorb. Sie sei gefallen, habe sich aber mit gestreckten Armen abfangen können – dabei habe sie ein Knacken nahe der linken Schulter vernommen. Die Röntgenaufnahme zeigt eine Humeruskopffraktur. Operieren oder nicht?
Auf einen Blick
- Die Humeruskopffraktur
- Klinik und Diagnostik der Humeruskopffraktur
- Klassifikation der Humeruskopffraktur
- Therapie der Humeruskopffraktur: Konservativ versus operativ
- Komplikationen
- Patientenwohl und Wirtschaftlichkeit: It’s all about the money?
Die Humeruskopffraktur
Die Humeruskopffraktur macht etwa 6 % aller Knochenbrüche aus. Während Brüche des Schafts oder des distalen Oberarmknochens eher bei jüngeren Menschen auftreten, ist die Humeruskopffraktur – wie in unserem klinischen Beispiel – ein typischer Knochenbruch des Alters. Sie betrifft Frauen etwa doppelt so häufig wie Männer und geht oft mit Osteoporose einher. Mehr als zwei Drittel der Betroffenen sind älter als 60 Jahre 1, was die Humeruskopffraktur zum dritthäufigsten Knochenbruch in diesem Alterssegment macht 2.
Trotz dieser hohen Fallzahlen existiert bislang kein standardisierter und evidenzbasierter Behandlungsalgorithmus. Während die konservative Therapie häufig langwierig ist, geht die operative Versorgung eher mit Folgeoperationen einher. Gerade aufgrund des hohen Alters der Betroffenen sollten die verschiedenen Therapieoptionen sorgfältig gegeneinander abgewogen werden.
Klinik und Diagnostik der Humeruskopffraktur
Die Schonhaltung in Adduktion, die unsere Patientin im eingangs genannten Beispiel eingenommen hat, ist typisch für eine Humeruskopffraktur. Im Schulterbereich bestehen zudem meist starke Schmerzen und häufig auch Bewegungseinschränkungen. Nach spezifischer Anamnese und körperlicher Untersuchung ist bei klinischem Verdacht eine Röntgenaufnahme der Schulter in zwei Ebenen angezeigt.
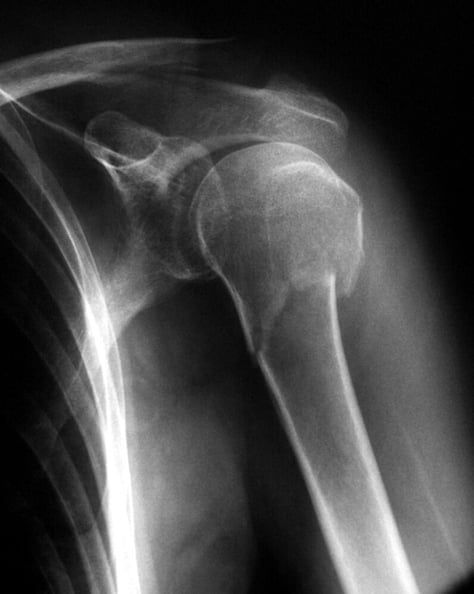
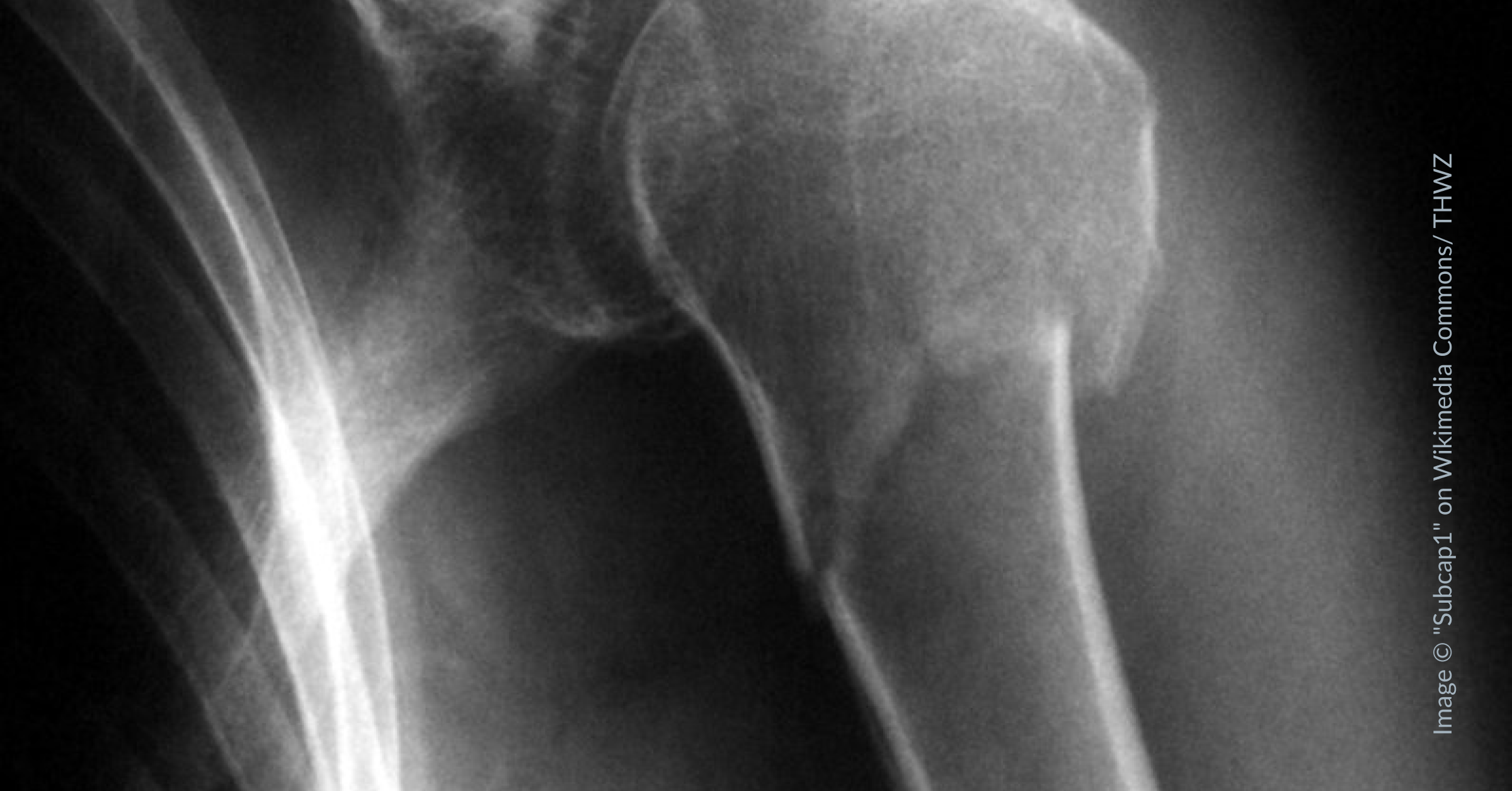
Röntgen der linken Schulter (a.p.-Strahlengang): Zu erkennen ist eine leicht eingestauchte subkapitale Humerusfraktur. © „Subcap1“ von THWZ, Wikimedia Commons, lizenziert unter CC BY-SA 3.0.
Klassifikation der Humeruskopffraktur
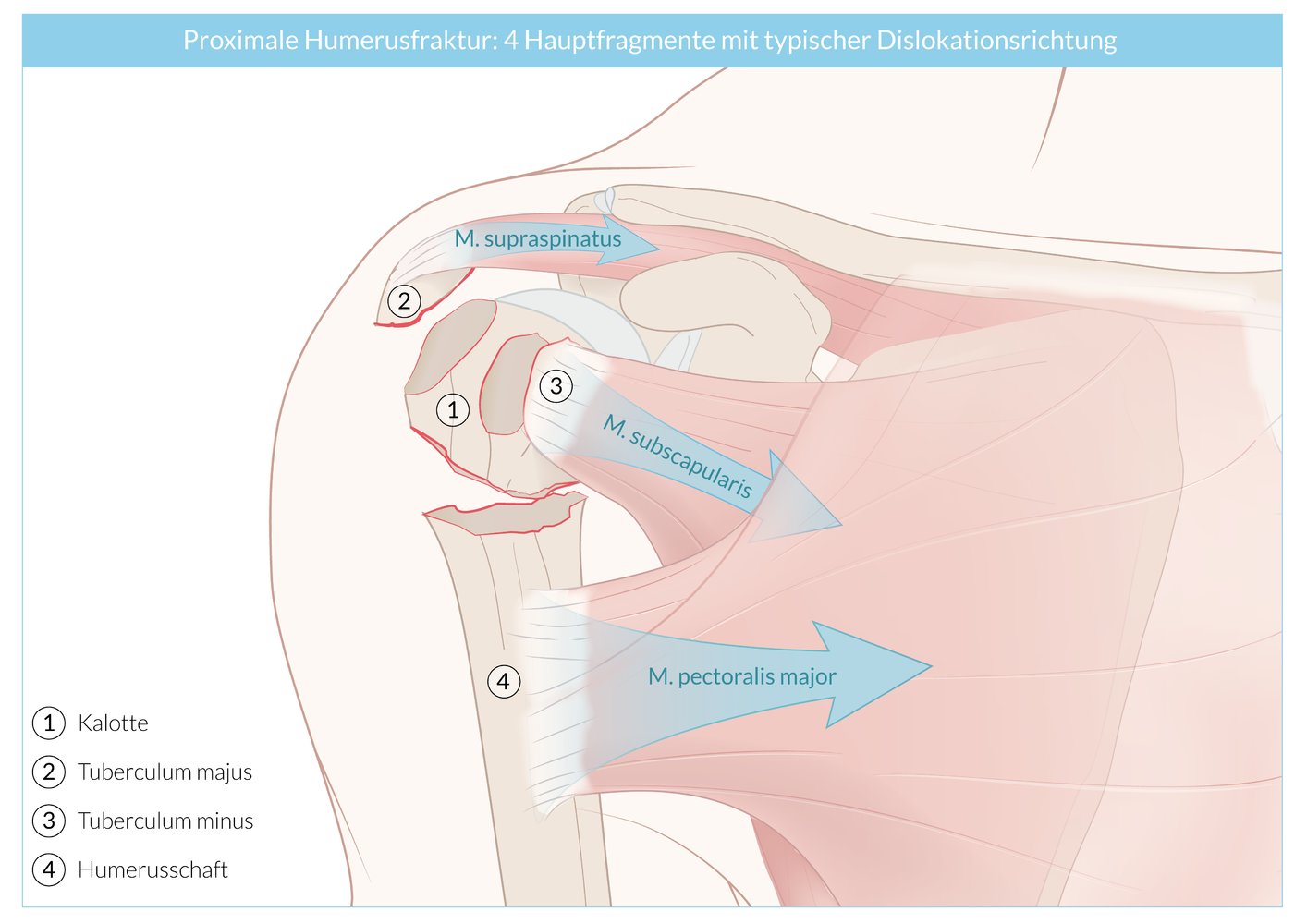
Entsprechend der muskulären Ansätze entstehen bei der Humeruskopffraktur häufig vier Hauptfragmente. Bricht der Kopf – wie im klinischen Beispiel – vom Schaft ab, zieht der M. pectoralis major das Schaftfragment nach medial. Unsere Patientin leidet also an einer 2-Fragment-Fraktur (Humeruskopf und Schaft).
An den knöchernen Erhebungen des Humeruskopfes setzen aber ebenfalls Muskeln an: Der M. supraspinatus am Tuberculum majus und der M. subscapularis am Tuberculum minus. Bei Abrissfrakturen der Tubercula verschieben sich diese in die Zugrichtung der jeweiligen Muskeln, sodass man dann von einer 4-Fragment-Fraktur spricht (Humeruskopf, Schaft, Tuberculum majus und Tuberculum minus). Der „haltlose“ Humeruskopf staucht oft medial ein. Reißt nur eines der beiden Tubercula ab, überträgt sich am noch intakten Tuberculum weiterhin der Muskelzug auf den Humeruskopf, sodass dieser in die entsprechende Zugrichtung rotiert.
In unserem klinischen Fall läge nach Neer eine Fraktur IIIA vor; nach AO-Klassifikation der proximalen Humerusfrakturen ein Frakturtyp A2.
|
Neben der 4-Fragment-Theorie nach Codman sind klinisch auch die Einteilung nach Neer und die AO-Klassifikation der proximalen Humerusfrakturen relevant. Im AMBOSS-Kapitel Humerusfraktur sind sie übersichtlich dargestellt. Tipp für die Facharztprüfung: Mit der Funktion „Tabellen-Quiz“ lernt es sich leichter. |
Therapie der Humeruskopffraktur: Konservativ versus operativ
In Deutschland werden gering oder nicht-dislozierte Brüche meist konservativ versorgt, stärker dislozierte Frakturen eher operiert. Dabei zeichnet sich bei steigenden Inzidenzen 3 ein Trend hin zur Operation ab: Allein von 2007 bis 2016 nahm die Anzahl operativ versorgter Humerusfrakturen hierzulande um etwa 40 Prozent zu 4. Ein aktuelles Cochrane Review 5 mit fast 50 eingeschlossenen Studien sieht bei Menschen ab 60 Jahren allerdings selbst bei stärker dislozierten Oberarmkopffrakturen keinen Vorteil einer Operation gegenüber einer konservativen Behandlung. Zudem benötigen Betroffene nach initialer Operation häufiger Folgeoperationen.
Falls eine Operation dennoch notwendig ist, stellt sich die Frage nach Platte, Schraube, Marknagel oder Endoprothese – eine Einzelfallentscheidung: Den Review-Autor:innen lagen nicht genügend Studien vor, um eine bestimmte Operationsmethode bei der Oberarmkopffraktur zu favorisieren. Auch die viel diskutierte Frage, ob eine Frühmobilisierung das Outcome verbessert oder nicht, blieb aufgrund der dünnen Studienlage offen.
In unserem klinischen Fall wäre eine Operation aber in jedem Falle angezeigt: Die Patientin zeigt in der körperlichen Untersuchung nämlich eine reduzierte Sensibilität am lateralen, proximalen Oberarm – ein Hinweis auf eine Komplikation.
|
Ausführliche Informationen zur konservativen und operativen Versorgung der Humeruskopffraktur finden sich im entsprechenden AMBOSS-Kapitel Humerusfraktur. Neben Informationen zu OP-Vorbereitung, Schnittführung und Zugängen behandelt es auch die Ruhigstellung, die Beübung und die radiologische Nachsorge bei konservativer Therapie. |
Komplikationen
Nervenläsionen bei Humeruskopffraktur
|
|
Der N. axillaris kann bei subkapitalen Humerusfrakturen leicht verletzt werden, da er sich um das Collum chirurgicum windet. Eine reduzierte Sensibilität am lateralen, proximalen Oberarm ist die Folge. Genau wie offene Frakturen oder Luxationsfrakturen sollten dislozierte Frakturen, die einen Nerv schädigen und sich nicht reponieren lassen, innerhalb von sechs Stunden operativ versorgt werden. |
Bei klinischem Verdacht auf eine Schädigung des N. axillaris wird unsere Patientin dringlich operiert. Hierbei zeigt sich der Nerv in Frakturnähe durchweg intakt, sodass ein Abriss ausgeschlossen ist. Aufgrund der Klinik ist am ehesten von einem traumabedingten Dehnungsschaden des N. axillaris auszugehen. Die Fraktur wird mittels Plattenosteosynthese versorgt.
Gefäßläsionen bei Humeruskopffraktur
Auch die Aa. circumflexae humeri anterior und posterior verlaufen in unmittelbarer Nachbarschaft zum Collum chirurgicum und können bei einer Fraktur Schaden nehmen. Bei Hypotonie und klinischem Verdacht auf eine Humeruskopffraktur sollte man daher an einen Blutverlust denken.
Patientenwohl und Wirtschaftlichkeit: It’s all about the money?
Nicht wenige Patient:innen fürchten, dass neben klinischen auch finanzielle Aspekte die Entscheidung zwischen Operation und konservativer Therapie beeinflussen. Ein Punkt, den auch die Fachwelt kontrovers diskutiert: Die einen begründen steigende Operationszahlen mit einem vermehrten Patientenaufkommen, beispielsweise aufgrund des demografischen Wandels. Die anderen monieren, dass Fallpauschalen einen falschen Anreiz setzten, möglichst viel zu operieren. Neue Konzepte wie Value-based Healthcare adressieren dieses Problem: Würden Indikationsqualität und Patientenoutcome in die Vergütung einfließen, müssten sich Patientenwohl und Wirtschaftlichkeit nicht widersprechen.
In der Weihnachtsausgabe des BMJ fand sich unlängst eine sogenannte Nonsensus-Studie der Medizinischen Hochschule Hannover 6: Deutsche und amerikanische Unfallchirurg:innen sollten in je neun Fällen einer proximalen Humerusfraktur entscheiden, ob sie operativ oder konservativ behandeln würden, welche OP-Methode zu bevorzugen und welches Outcome zu erwarten sei. Die gleichen Fragen stellte man einer Gruppe Berberaffen aus einem Thüringer Zoo. Das Ergebnis: Die Expertengruppe schnitt ähnlich schlecht ab wie die Makaken. So ulkig dieser Versuchsaufbau sein mag – er zeigt sehr klar, wie schwierig es ist, eine Oberarmkopffraktur therapeutisch einzuschätzen.
Quellen
- Court-Brown CM, Caesar B. Epidemiology of adult fractures: a review. Injury 2006;37:691-7. 10.1016/j.injury.2006.04.130
- S1-Leitlinie „Oberarmkopffraktur“, AWMF-Nr. 012-023, Stand 18.10.2017
- Hepp, P. et al. (2007). Proximale Humerusfraktur — frische Verletzung. In: Brunner, U.H. (eds) Spezialgebiete aus der Schulter- und Ellenbogenchirurgie 2. Steinkopff. https://doi.org/10.1007/978-3-7985-1733-2_1
- Klug, A., et al., Trends in surgical management of proximal humeral fractures in adults: a nationwide study of records in Germany from 2007 to 2016. Arch Orthop Trauma Surg, 2019. 139(12): p. 1713-172
- Handoll H , Elliott J, Thillemann T et al. Interventions for treating proximal humeral fractures in adults, Cochrane Database of Systematic Reviews, https://doi.org/10.1002/14651858.CD000434.pub5
- Razaeian S, Wiese B, Zhang D et al. Nonsensus in the treatment of proximal humerus fractures: uncontrolled, blinded, comparative behavioural analysis between Homo chirurgicus accidentus and Macaca sylvanus. BMJ. 2020 Dec 14;371:m4429. doi: 10.1136/bmj.m4429. PMID: 33318031; PMCID: PMC7734645.