Chronische Schmerzen: 4 Kernbotschaften für das Aufklärungsgespräch

Chronische Schmerzen betreffen 17% der Menschen in Deutschland. Ein Schmerztherapeut erklärt, warum die Patientenedukation über den Behandlungserfolg entscheidet.
Die erste ärztliche Aufgabe bei chronischen Schmerzen, aber auch vielen akuten Beratungsanlässen wie unspezifischen Kreuzschmerzen, ist die Psychoedukation. Doch welche Inhalte gilt es zu vermitteln und wie lässt sich das Vertrauen von Patient:innen gewinnen, die oft einen langen Leidensweg hinter sich haben? Antworten gibt Dr. med. Martin von Wachter, Oberarzt der Psychosomatik am Ostalb-Klinikum in Aalen, im AMBOSS-Podcast. Seine wichtigsten Take-Home Messages haben wir hier für euch zusammengefasst.
Auf einen Blick
- “Die Aufklärung ist zentraler Bestandteil der Behandlung”
- “Mit einem einfachen Modell die Behandlung erklären”
- “Erst Bewegung, dann Schmerzlinderung”
- “Mit den Gedanken arbeiten”
- “Die Behandlung von Schmerzpatienten braucht Geduld”
“Die Aufklärung ist zentraler Bestandteil der Behandlung”
Wer Schmerzen hat, sucht häufig medizinische Hilfe auf – und hofft verständlicherweise auf eine einfache Lösung. Gerade bei chronischen Schmerzen gilt es jedoch, neben biologischen auch psychische und soziale Aspekte zu berücksichtigen. Wenn Patient:innen sich ihre Beschwerden mithilfe biomedizinisch geprägter Vorstellungen erklären, empfiehlt von Wachter, zunächst ihre Überzeugungen zu würdigen. Anschließend lasse sich das Schmerzmodell der Erkrankten um einen biopsychosozialen Ansatz erweitern. Nicht selten wünschen sich Hilfesuchende eine apparative Diagnostik oder eine passive Therapie wie Massage und Injektionen. Um diesen Erwartungen zu begegnen, sei es essenziell, über die Ursachen chronischer Schmerzen aufzuklären. “Ohne eine gute Aufklärung funktioniert eine Behandlung nicht”, so von Wachter.
“Mit einem einfachen Modell die Behandlung erklären”
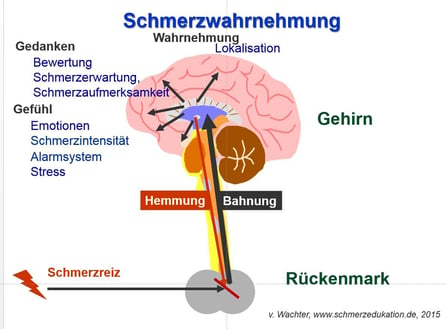
Um die Mechanismen der Schmerzwahrnehmung allgemeinverständlich zu erklären, hilft es, auf Bildmaterial zurückzugreifen. Im besten Falle sollten Ärzt:innen während des Gesprächs eine eigene Zeichnung anfertigen, die sie den Patient:innen im Anschluss mitgeben können, rät von Wachter.
Schematisch lassen sich dabei Gehirn, Rückenmark und ein peripherer Schmerzsensor darstellen, während Pfeile weitergeleitete Reize repräsentieren. Signale aus der Peripherie gelangen zunächst ins Rückenmark und anschließend zum Gehirn. Dort lassen sich die für die Schmerzwahrnehmung relevanten Hirnareale grob markieren: Oben, im Bereich des Homunkulus, erfolgt die Lokalisation des Reizes. Im Frontallappen wird er eingeordnet: Ist es ein bekannter Schmerz, der bald wieder verschwindet? Oder könnte dieser Schmerz langfristige negative Folgen mit sich bringen? Im Bereich der Amygdala beeinflussen Emotionen, wie stark die Schmerzen wahrgenommen werden. Eine hemmende Bahn verläuft schließlich vom Gehirn zurück ins Rückenmark und kann dort den Schmerz blockieren.
Mit einem Strich lässt sich, so von Wachter, die Gate-Control-Theorie einführen. Da Nervenimpulse aus der Peripherie im Rückenmark gebündelt ankommen, kann beispielsweise Kälte oder Wärme dafür sorgen, dass das “Tor” verschlossen bleibt und der Schmerzreiz nicht weitergeleitet wird.
“Erst Bewegung, dann Schmerzlinderung”
Bewegung ist ein wichtiger Bestandteil der Schmerztherapie. Jedoch erscheint es vielen Erkrankten zunächst kontraintuitiv, sich zu bewegen. Möchten Patient:innen sich schonen, bis die Schmerzen sich gebessert haben, empfiehlt von Wachter, ihnen die Notwendigkeit von Bewegung zu erklären: “Sie müssen sich langsam wieder bewegen, langsam wieder sozial aktiver werden. Dann werden Sie die Erfahrung machen, dass der Schmerz in den Hintergrund tritt oder Sie weniger beeinträchtigt. Also: erst Bewegung, erst Aktivität und dann Schmerzlinderung.”
Während Bewegung bei Gesunden zu einer Hypoalgesie führe, verstärke sie gerade bei chronischen Erkrankten zunächst oft die Schmerzen. Um Patient:innen dennoch zu mehr Aktivität zu motivieren, sei es hilfreich, sich nicht ausschließlich auf die Schmerzen zu fokussieren. Stattdessen können Behandelnde auf andere positive Effekte hinweisen: “Bewegung ist gesundheitsfördernd, Bewegung erhöht Ihre Lebensqualität. Bewegung führt dazu, dass Sie wieder mehr machen können.”
|
Wer mehr über die Grundlagen der Schmerztherapie wissen will und Therapieempfehlungen für die Notaufnahme sucht, wird im AMBOSS-Kapitel fündig. |
“Mit den Gedanken arbeiten”
Viele Patient:innen verbinden mit ihren Schmerzen Sorgen und Ängste. Wer an unspezifischen Kreuzschmerzen leidet, befürchtet womöglich, durch falsches Verhalten den eigenen Zustand zu verschlimmern oder sogar im Rollstuhl zu landen. Von Wachter empfiehlt daher, solche Vorstellungen gezielt zu erfragen und zu relativieren. Anschließend sollten Behandelnde versuchen, beruhigende Gedanken und Überzeugungen einzuführen.
Nützlich sei auch zu fragen: “Was lenkt Sie von den Schmerzen ab?” Wenn sich das ganze Leben um die Schmerzen drehe, erhalte das Gehirn kaum noch andere Informationen. “Deswegen ist es so wichtig, bei chronischen Schmerzen die Gedanken auf etwas Anderes zu lenken”, so von Wachter. Mögliche Ansätze dazu gibt es viele: Ablenkungsübungen, Yoga, Qigong oder auch ein Spaziergang können helfen, die Aufmerksamkeit nach außen zu richten.
“Die Behandlung von Schmerzpatienten braucht Geduld”
Welche Worte Gesundheitsfachkräfte wählen, hat einen großen Einfluss auf das Körperbild von Erkrankten. Wer beispielsweise sagt, die Bandscheibe sei herausgerutscht und drücke nun auf einen Nerv, kann bei Patient:innen damit Angst auslösen. Zufallsbefunde einer Bildgebung können einen ähnlichen Effekt haben. Daher gilt es sorgsam abzuwägen, ob eine apparative Untersuchung indiziert ist. Damit Patient:innen das Vertrauen in ihren Körper zurückgewinnen, empfiehlt von Wachter folgende Erklärung: “Die Bandscheibe ist extrem stabil, sie ist kräftig und umgeben von zahlreichen Muskeln und Sehnen.” Auch der Ischiasnerv, der häufig mit Schmerzen in Verbindung gebracht werde, sei dick wie ein kleiner Finger und flexibel wie ein Gummiband. “Damit vermitteln wir ein Bild, dass der Körper doch einiges aushält und ziemlich gesund ist, Selbstheilungskräfte hat und sich selber regeneriert”, so der Schmerztherapeut.
Um Zuversicht auszustrahlen, kommt es auch auf die innere Haltung der Behandelnden an. Bis Schmerzen von selbst wieder weggehen und Patient:innen ihre Verhaltensweisen ändern, braucht es Geduld, so von Wachter. Diese aufzubringen, statt reflexhaft alles abzuklären, sei in den Strukturen unseres Gesundheitssystems nicht leicht, auch da eine aufwändige Diagnostik unter Umständen besser vergütet werde als eine abwartende Haltung. Dennoch gilt: Wer selbst Vertrauen in einen positiven Verlauf hat, kann das auch Patient:innen nahebringen – und ihre Einstellung zu Körper und Schmerzen so nachhaltig positiv beeinflussen.
Dr. med. Martin von Wachter ist leitender Oberarzt am Ostalb-Klinikum in Aalen und Autor mehrerer Bücher zur Schmerz-Psychoedukation. Darüber hinaus betreibt er eine Website und einen YouTube-Kanal mit zahlreichen Materialien und Videos für die Patientenaufklärung
Die Podcastfolge "Chronische Schmerzen: Wie kläre ich auf?" mit Dr. med. Martin von Wachter :
